الأنسولين.. أساس علاج سكري الأطفال

د. أكرم خولاني
يقسم مرض السكري بشكل عام إلى نوعين، الأول هو النوع الذى يعتمد على الأنسولين في العلاج، والثاني هو غير المعتمد على الأنسولين. وذكرنا في مقال العدد السابق أن حالات سكري الأطفال غالبًا ما تندرج تحت النوع الأول الذى يعتمد على الأنسولين، وتعتمد السيطرة على سكر الأطفال بشكل متساوٍ على الأنسولين والغذاء، فكل منهما يمثل 50% في قدرته على السيطرة على هذا المرض، ولذلك لا بد لنا من أن نعرّف بالأنسولين وطرق إعطائه.
ما هو الأنسولين
هو هرمون يفرز عن طريق خلايا بيتا الموجودة في البنكرياس، وتحديدًا في جزر لانغرهانس، ويمر مباشرة لمجرى الدم، ويعمل على الحفاظ على مستويات السكر في الدم ثابتة، حيث يحث الخلايا على امتصاص السكر من مجرى الدم، وبالتالي يحصل الجسم على الطاقة اللازمة للقيام بالأنشطة اليومية، كما يعمل أيضًا على تخزين السكر في الكبد لإنتاج الطاقة عند الحاجة.
فعند تناول الطعام ترتفع مستويات السكر في الدم فتقوم خلايا بيتا في البنكرياس بإفراز الأنسولين لتنظيم مستويات السكري، فإذا كان البنكرياس لا ينتج ما يكفي من الأنسولين ترتفع نسبة السكر في الدم.
ولذلك يستخدم الأنسولين في علاج النمط الأول من مرض السكري وبعض حالات النمط الثاني للمرض، ولكن المعالجة بالأنسولين لا تشفي من السكري، وإنما تضبط المرض وتتيح للمريض أن يعيش حياة طبيعية تقريبًا.
تم اكتشاف الأنسولين عام 1921 من قبل العلماء في جامعة تورنتو، حيث تم استخراجه في البداية من بنكرياس بعض الحيوانات، وفي عام 1923 حصل ماكلويد و بانتينغ على جائزة نوبل عن هذا الاكتشاف، وفي عام 1982 تمت الموافقة من قبل إدارة الدواء والغذاء على استخدام الأنسولين البشري (عن طريق البكتيريا المعدلة وراثيًا) بدلًا من المستخرج من بنكرياس الحيوانات.
ما أنواع الأنسولين؟
أولًا، الأنسولين سريع المفعول جدًا: سائل صاف دون لون (رائق)، يغطي احتياجات الجسم للوجبات التي يتم تناولها في نفس وقت الحقن، وهذا النوع غالبًا يتم استخدامه مع الأنسولين طويل المفعول، وله ثلاثة أنواع في الأسواق:
- ليسبورو: بداية العمل بعد 15-30 دقيقة من الحقن، مدة العمل من 3-5 ساعات، والذروة من 30-50 دقيقة.
- أسبارت: بداية العمل بعد 10-20 دقيقة، مدة العمل من 3-5 ساعات، والذروة من 40-50 دقيقة .
- جلوليسين: بداية العمل بعد 20-30 دقيقة، مدة العمل من ساعة إلى ساعتين ونصف، والذروة من 30-90 دقيقة.
ويأخذ المريض جرعة الأنسولين السريع جدًا قبل تناول الوجبة بـ 15 دقيقة.
ثانيًا، الأنسولين سريع المفعول (الأنسولين المنتظم): سائل صاف دون لون (رائق)، يغطي احتياجات الجسم من الأنسولين بعد 30-60 دقيقة من تناول الوجبات، وله نوعان في الأسواق:
- هيميولين: بداية العمل بعد 30-60 دقيقة، مدة العمل من 5-8 ساعات، والذروة من 2-5 ساعات.
- فيلوسيلين: بداية العمل بعد 30-60 دقيقة، مدة العمل من 2-3 ساعات، والذروة من 2-3 ساعات.
ويؤخذ الأنسولين السريع قبل الوجبة بـ 30 دقيقة.
ثالثًا، الأنسولين متوسط المفعول: سائل غير صاف (عكر)، يغطي احتياجات الجسم من الأنسولين لمدة نصف يوم أو ليلة، ويتم إعطاؤه بجوار الأنسولين قصير المفعول أو طويل المفعول، وله نوع واحد:
NPH: بداية العمل بعد 1-2 ساعات، مدة العمل من 18-24 ساعة، و الذروة من 4-12 ساعة.
يؤخذ الأنسولين متوسط المفعول قبل الإفطار ويمكن أخذ جرعة قبل النوم، و يمكن خلطه في نفس “السرنج” بالأنسولين السريع أو السريع جدًا.
رابعًا، الأنسولين مديد المفعول (بطيء): سائل غير صاف (عكر)، يغطي احتياجات الجسم من الأنسولين لمدة يوم كامل، وغالبًا ما يتم الدمج بين الأنسولين طويل المفعول والأنسولين السريع أو السريع جدًا، وله نوعان:
- أنتوس: بداية العمل بعد 60-90 دقيقة، مدة العمل من 20-24 ساعة، ولا توجد ذروة لعمل الأنتوس.
- ليفيمير: بداية العمل بعد 60-120 دقيقة، مدة العمل حتى 24 ساعة، الذروة من 6-8 ساعات.
وتؤخذ جرعة الأنسولين المديد قبل الفطور.
خامسًا، الأنسولين المختلط: يتم إعطاء الجرعات عادة مرتين أو ثلاث مرات قبل تناول الطعام، وله خمسة أنواع:
- هيمولين 70/30: بداية العمل بعد 30 دقيقة، مدة العمل من 14-24 ساعة، و الذروة 2-4 ساعات.
- نوفلون 70/30: بداية العمل بعد 30 دقيقة، مدة العمل حتى 24 ساعة، والذروة 2-12 ساعة.
- نوفلوج 70/30: بداية العمل 10-20 دقيقة، مدة العمل حتى 24 ساعة، والذروة 1-4 ساعات.
- هيمولين 50/50: بداية العمل 30 دقيقة، مدة العمل من 18-24 ساعة، والذروة 2-5 ساعات.
- هيمالوج 75/25: بداية العمل 15 دقيقة، مدة العمل من 16-20 ساعة، والذروة 30-150 دقيقة.
كيف يتم إعطاء الأنسولين لمريض السكري؟
يعطى عن طريق الحقن تحت الجلد، ويحتاج المريض للحقن بين مرة وخمس مرات يوميًا، لذا يحتاج المريض إلى تعلم كيفية حقن نفسه بهذه الحُقن، والتي تؤخذ عادة في منطقة البطن على جانبي السرة أو أسفلها على بعد 2 سم منها، أو في منطقة السطح الخارجي للفخذ، أو في منطقة أعلى الذراع، أو في الربع العلوي الخارجي من الأرداف، لوجود كمية كبيرة من الدهن في تلك المناطق، ويُزرع لبعض مرضى السكري مضخات للأنسولين تحت الجلد، وتُبرمَج المضخات لفرز الأنسولين في أوقات محددة.
يحدد الطبيب المعالج جرعة الأنسولين التي يحتاجها مريض السكر معتمدًا على قراءة سكر الدم والوجبات التي يتناولها المريض أو الرياضة التي يمارسها، وتقدر الجرعة بالوحدات units، وهناك أنواع مختلفة من “السرنجات” الخاصة بحقن الأنسولين، تختلف في الأحجام والأطوال، وأشهرها سعة 40 أو 50 أو 100 وحدة، كما يمكن حقن الأنسولين بواسطة أقلام الأنسولين.
ويتم الحقن وفق الخطوات التالية:
- غسل اليدين جيدًا وتجفيفهما قبل إمساك الحقنة أو الدواء.
- بالنسبة لنوعي الأنسولين المتوسط المفعول و الممتد المفعول يجب أن يُخلط و يمزج قبل سحبه في “السرنج” من الزجاجة، و ذلك عن طريق لف الزجاجة بين الكفين برفق، دون رجّها أو هزها، فقط تحريكها بين الكفين، و لا يحتاج الأنسولين سريع المفعول (الرائق) إلى ذلك.
- عند الحاجة لأخذ نوعين من الأنسولين يتم سحب الأنسولين السريع أولًا ثم البطيء.
- قبل سحب الأنسولين يفضل سحب كمية من الهواء داخل “السرنج” مساوية لكمية الأنسولين المراد سحبها من الزجاجة، ثم تدخل الإبرة داخل الغطاء المطاطي للزجاجة، و يتم تفريغ الهواء في الزجاجة، و هذه الخطوة تسهل سحب الأنسولين من الزجاجة.
- لا تزال الإبرة من الزجاجة، وإنما يتم قلب الزجاجة لأسفل، ويتم سحب الأنسولين (اسحب أكثر قليلًا من الجرعة المكتوبة لأنك ستفقد هذا الجزء عند محاولة التخلص من الفقاعات من السرنج).
- إخراج الإبرة من الزجاجة مع الانتباه لعدم لمسها أي شيء، وإذا وجدت فقاعات هواء داخل “السرنج”، يجب الطرق الخفيف عليها حتى تتصاعد لأعلى، ثم يضغط على المكبس ببطء حتى التخلص منها (فقاعات الهواء الصغيرة ليست خطيرة ولكنها ستقلل من كمية الأنسولين داخل السرنج).
- اختيار مكان الحقن، والتأكد من جفافه ونظافته.
- مسح المنطقة المراد إدخال الإبرة فيها بقطنة مبللة بالكحول.
- إمساك ثنية من الجلد بواسطة إحدى اليدين بعد جفاف الجلد من الكحول، وتثبيتها بواسطة إصبعي الإبهام والسبابة، ثم إمساك الحقنة باليد الأخرى بوضع عمودي مع الجلد، أو بزاوية 45 درجة عند النحيلين والأطفال، وإدخالها كاملة بسرعة كبيرة فيه.
- الضغط على مكبس الحقنة، ودفعه نحو الأسفل لإفراغ الأنسولين بالكامل داخل الجلد.
- إخراج الإبرة باستقامة، والضغط بالإصبع على موضع الحقن لمدة نصف دقيقة تقريبًا.
يجب استخدام “سرنج” جديد في كل مرة، ويجب تغيير الموقع الذي تعطى فيه حقنة الأنسولين يوميًا، وهذا يساعد على تجنب حدوث التغييرات على الجلد نتيجة لحقن الأنسولين، مثل: الكتل، والمناطق المتورمة، أو زيادة سماكة الجلد، وإذا حدثت بعض تغييرات الجلد في المنطقة التي عادة ما يحقن الأنسولين فيها، فيجب تجنب الحقن فيها، فمن الممكن للأنسولين أن لا يعمل ويعطي مفعوله، كما أن امتصاصه يصبح أكثر بطئًا في هذه المناطق.
ما هو قلم الأنسولين؟
هو جهاز على شكل قلم يستعمل لحقن الأنسولين، يتكون من خرطوشة أنسولين (قد تأتي مع القلم أو تباع منفصلة) وجزء مدرج لقياس الجرعة، ويستعمل الجهاز مع إبر غير قابلة لإعادة الاستعمال.
ويتميز قلم الأنسولين بأنه مريح ويسهل نقله مقارنة بعبوات الأنسولين والحقن التقليدية، وأكثر دقة في ما يتعلق بالجرعة، كما أنه لا يؤلم عند الحقن.
يتم الحقن بالقلم بزاوية 45 درجة عند الأطفال، إما في الجلد أو البطن، وعند الحقن في الجلد يجب الانتباه إلى عدم ثني جلد المريض في أثناء الحقن، أما عند البالغين فيتم حقن الإبرة بزاوية 90 درجة، ويتم حقنها إما في الجلد أو البطن أيضًا، وعند الذين يعانون من سمنة زائدة تُحقن الإبرة بزاوية 90 درجة، ويتم حقنها في الفخذ، مع الحرص على أن يتم ثني الجلد.
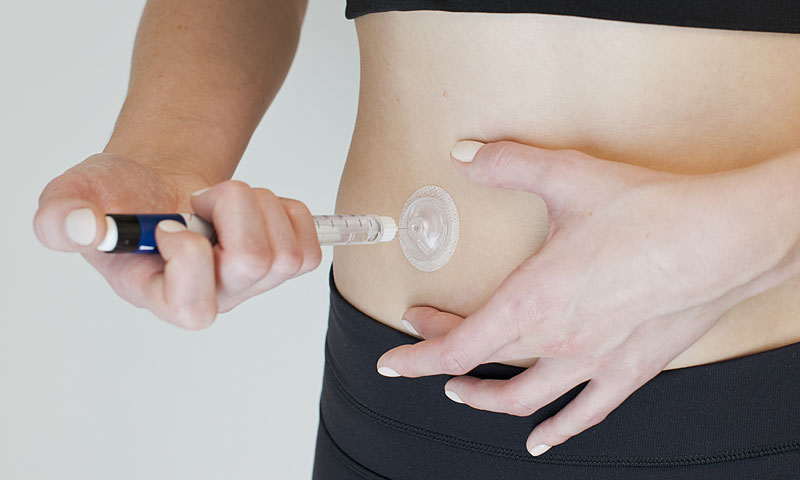
لماذا يفضل بعض الأطباء استخدام مضخة الأنسولين؟
تتكون مضخة الأنسولين من قسطرة وإبرة صغيرة يتم زرعها تحت الجلد في منطقة البطن أو منطقة الأرداف، ويتم تثبيت المضخة عن طريق شريط لاصق فوق الجلد، وتتم برمجة المضخة من قبل الطبيب المعالج على إعطاء جرعات معينة من الأنسولين عند تناول الطعام.
فعندما يقوم المريض بتناول وجبة معينة تقوم مضخة الأنسولين بإفراز الأنسولين ببطء وفقا لحجم الوجبة التي يتناولها المريض ثم يضغط على أزرار المضخة لتخرج الجرعة المحددة، وهناك مضخات حديثة بدون قسطرة و يتم وضعها على الجلد مباشرة، كما يتم استخدام جهاز استشعار نسبة السكر في الدم عن بعد و يتم توصيله بالمضخة، وعند حدوث ارتفاع في نسبة السكر في الدم يرسل الجهاز إشارة إلى المضخة لإعطاء جرعات من الأنسولين.
تساعد مضخة الأنسولين على إقامة توازن أسهل بين الأنسولين وسكر الدم، كما تساعد على الحد من حالات هبوط السكر.
وقد أظهرت الدراسات أن مضخات الأنسولين آمنة وفعّالة للأطفال في بداية المشي والأولاد الصغار، كما أن مرضى السكري من النوع الأول ومن كل الأعمار الذي ينتقلون من الحقنات المتعدّدة اليومية إلى العلاج بمضخة الأنسولين يلمسون تحسنًا في جودة الحياة.
كيف يُحفظ الأنسولين؟
يحفظ في عبوات زجاجية مغلقة توضع داخل الثلاجة (البراد)، ويجب الانتباه إلى عدم تعريضها للحرارة المرتفعة، أو أشعة الشمس المباشرة، كما يجب التأكد من عدم تجمد السائل داخل الزجاجة.
وتبقى عبوات الأنسولين صالحة للاستخدام في أثناء حفظها بالشكل الصحيح حتى الوصول إلى تاريخ انتهاء الصلاحية المطبوع عليها.
أما عند فتح العبوة وحفظها في البراد فإنها تبقى صالحة للاستعمال لمدة ثلاثين يومًا فقط من تاريخ الفتح، لذلك يجب كتابة تاريخ فتح العبوة عليها.
وتشير الترسبات في الأنسولين، أو التغير في لونه، أو تعكره، إلى خلله وعدم صلاحيته للاستعمال.
اذا كنت تعتقد/تعتقدين أن المقال يحوي معلومات خاطئة أو لديك تفاصيل إضافية أرسل/أرسلي تصحيحًا
إذا كنت تعتقد/تعتقدين أن المقال ينتهك أيًا من المبادئ الأخلاقية أو المعايير المهنية قدم/قدمي شكوى
-
تابعنا على :